烧伤患者的营养支持包括:疾病及其营养代谢变化的特点,营养支持原则,营养支持的实施要点。
1.烧伤后的应激反应包括一系列体液、代谢、免疫和营养的异常,其程度与烧伤创面的深度和面积成正比。烧伤后的代谢改变可分为三个阶段:①休克或复苏期:②急性分解代谢期:③适应性合成代谢期。与营养支持关系密切的改变包括热量、水、蛋白质和微量营养素经创面丢失,以及全身性热量消耗增加、蛋白质分解加速。烧伤后高代谢和高分解可能是由于一系列复杂的内分泌和细胞因子改变所引起。
2.烧伤病人的高分解代谢若不经积极治疗,可引起严重后果。病人表现为十分虚弱,瘦肉体减少。儿童可因生长发育受到影响而使生长曲线停止,甚至可延缓今后若干年的生长速度。体重、氮平衡、血清转铁蛋白、前白蛋白等指标的高低与感染、创面延迟愈合等并发症有明显相关性。
1.营养支持对烧伤病人的结局有明显的改善作用,应优先考虑使用。积极的营养支持是针对烧伤后的高代谢,利于增加氮的保留、促进合成、增强免疫和加速创面愈合。
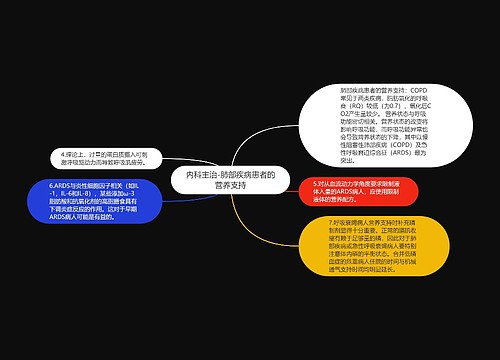
2.病人入院时即进行营养状态评估(重点在热量和蛋白质需求),并且在营养支持治疗过程中反复进行。营养需求可通过间接能量测定仪测量或使用公认的公式进行计算。但任何一种方法都有其局限性。
3.烧伤后热量和蛋白质需求增加,营养支持时应充分满足其需要,但也不能补充过多。目前尚缺乏公认的用于测算病人对营养物质需求量的确切方法。至少已有30个公式被提出用于计算烧伤后病人的热量需求,但都存在不够完善的问题。目前认为,使用间接能量测定仪的方法较为可靠。考虑到物理治疗及伤口处理时的应激反应,应将测得值增加20%~30%。
4.大量临床研究证实烧伤后蛋白质的需求增加,补充足够氮量可以改善烧伤病人的免疫功能,存活率也可提高,并且菌血症天数、全身抗生素使用时间也较短。
5.烧伤病人的营养支持可通过肠道完成。在小面积烧伤(<20%体表面积),不伴有面部烧伤、吸入损伤、精神障碍或既往营养不良者,通过口服高热卡、高蛋白饮食,如热量密度为1.5Kcal/ml的EN制剂,就可满足需要。大面积烧伤病人则难以通过口服提供足够的热卡和蛋白质,因此应尽早开始EN,最好能于烧伤后24小时内开始实施。通常可经鼻胃管或鼻肠管实施管饲。烧伤的严重程度将决定营养支持方式的选择。由于手术、感染、大换药或其它并发症常可诱发胃瘫,使经胃EN的实施受到了限制。此时应通过介入或内镜手段置入鼻肠管,然后行空肠喂养。
6.PN存在多种并发症(肠道功能障碍、脂肪肝、脓毒症、导管相关性感染等),前瞻性研究证实PN可增加重度烧伤病人的死亡率。因此,PN仅用于不能进行EN的病人。
1.Ⅱ度和Ⅲ度烧伤病人可能发生营养不良,应进行营养筛查和评估,制定营养支持方案。
2.在生命体征平衡后开始提供足够热量,以满足烧伤后急性期的高代谢状态。
3.条件允许时,使用间接能量测定仪测量烧伤病人的热量需求。
4.重症烧伤病人应增加蛋白质摄入,直到创面明显愈合。
5.烧伤病人可试用特殊营养制剂和代谢调理制剂(如谷氨酰胺、精氨酸、ω-3脂肪酸、维生素、抗氧化剂、生长激素等)。
6.对需要进行营养支持的烧伤病人,应首选EN,此时应选用高能量密度、高蛋白的肠内营养制剂。
8.对有使用EN禁忌症或EN在4—5天内不能满足营养需求的病人,才考虑使用PN。

 U633687664
U633687664
 U582679646
U582679646