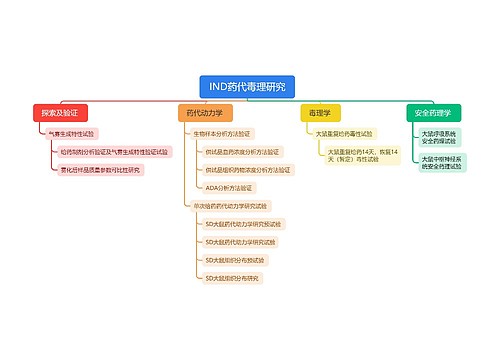
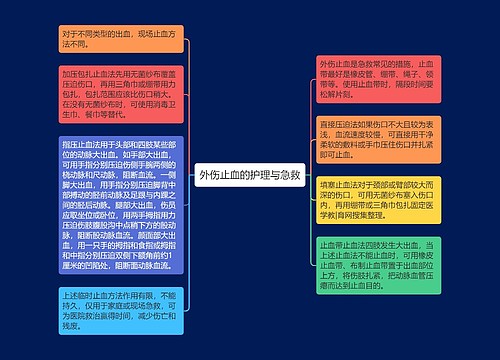
非心源性栓子所致TIA非心源性栓子所致TIA患者,应立即给予长期抗血小板治疗,以进行卒中及其他血管事件二级预防。(证据级别:1级)
阿司匹林(50mg/d)和缓释双嘧达莫(200mg/次,2次/d)联合治疗可作为降低TIA患者卒中危险的首选。(证据级别:1级)
在预防心血管事件方面,氯吡格雷可能比阿司匹林略有效。(证据级别:1级)
口服抗凝药不建议用于治疗非心源性栓子所致TIA,因为尚无确凿证据证明,口服抗凝药在维持国际化标准比值(INR)于2.0~3.0方面优于抗血小板治疗,且当INR在3.0以上时,口服抗凝药治疗所致脑出血危险较高。(证据级别:1级)
脑缺血事件高危患者可联用缓释双嘧达莫和阿司匹林来预防非致死性卒中。(证据级别:3级)
对于已服用阿司匹林但还是发生了动脉粥样硬化栓子所致TIA的患者,一般建议口服氯吡格雷(75mg/d)或联用阿司匹林(25mg/次,2次/d)和缓释双嘧达莫(200mg/次,2次/d)。(证据级别:3级)
初次噻吩并吡啶衍生物治疗者应选用氯吡格雷,而不是噻氯匹定,因为前者副作用更小且对于监测的要求亦较小。(证据级别:4级)
当非心源性栓子所致TIA患者不能耐受阿司匹林单独治疗或阿司匹林和双嘧达莫联合治疗时,可首选氯吡格雷治疗。(证据级别:4级)
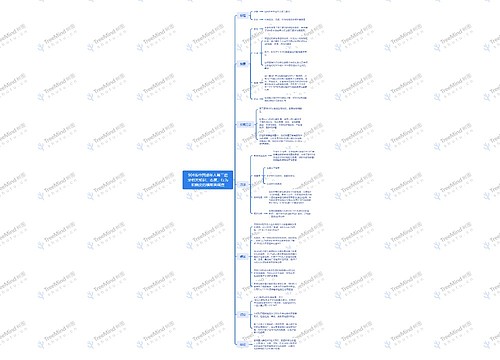
心源性栓子所致TIA持续性或阵发性房颤(瓣膜病性或非瓣膜病性)患者若发生心源性栓子所致TIA,应长期口服抗凝药。这些患者的目标INR应控制于2.5(2.0~3.0)。有口服抗凝药使用禁忌证的患者可服用阿司匹林。
非瓣膜病性房颤相关性心源性栓子所致TIA患者仅在不能使用口服抗凝药时,才建议使用阿司匹林(325mg/d),对阿司匹林不耐受时可使用氯吡格雷(75mg/d)。(证据级别:1级)
抗凝药不应用于窦性心律的TIA患者(证据级别:1级),除非该患者由于存在阵发性房颤或房扑、近期心梗、机械瓣膜、二尖瓣狭窄、心内附壁血栓或严重扩张型心肌病(射血分数<20%)而有发生心源性栓塞的高度危险(证据级别:4级)。
二尖瓣脱垂或strands患者若既往有过TIA,建议给予抗血小板治疗。(证据级别:3级)
与卵圆孔未闭相关的TIA患者,若没有抗凝治疗指征,则建议使用抗血小板治疗。(证据级别:3级)
瓣膜置换术后已接受合适抗凝药治疗的患者若发生TIA,建议联用口服抗凝药和阿司匹林(81mg/d)或双嘧达莫。(证据级别:3级)
其他情况病程在一周以内的TIA患者若同时存在不稳定型心绞痛或非Q波心梗,则应联用氯吡格雷(75mg/d)和阿司匹林(75~100mg/d)。(证据级别:1级)
有TIA病史并拟行动脉内膜切除术的患者,术前只要没有禁忌证,都应接受阿司匹林治疗(50~325mg/d)。(证据级别:2级)
医师在对TIA患者进行心血管危险分层或开具处方时,应了解患者的辅助药物使用情况。一些草药有潜在的毒性(证据级别:1级),一些药物(如华法林)则与很多药物有相互作用(证据级别:4级)。野甘菊、大蒜、白果、生姜和人参可能会改变出血时间而不能与华法林配伍使用(证据级别:4级)。贯叶连翘则可降低血地高辛水平,促进华法林代谢(证据级别:4级)。