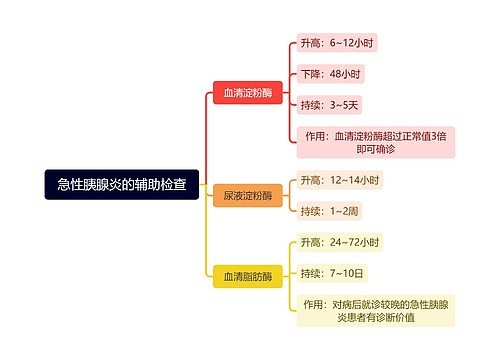
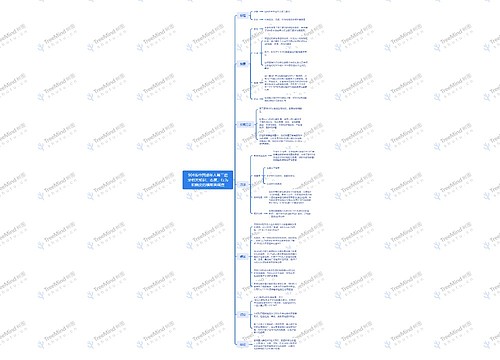
1.术前24-48h施行最后1次血透,使血钾接近正常范围,血尿素氮和肌酐接近正常,纠正代谢性酸中毒和严重水肿。
2.纠正严重贫血、低蛋白血症、出血倾向、维生素缺乏等。
6.术前用药可给予阿托品或东莨菪碱、地西泮(安定)、氟哌啶、哌替啶等;不宜用巴比妥类药物。
1.多选用连续硬膜外麻醉,医|学教育网搜集整理如有出血倾向或患者过度紧张而不合作时宜用全麻,但应避免深麻醉。硫喷妥钠用量宜小,静脉麻醉药以神经安定镇痛剂、吗啡、哌替啶较好,肌松药中,卡肌宁、维库溴铵较好,不选用对肾有损害和主要由肾排泄的药物。
2.硬膜外麻醉辅助用药可选安定、哌替啶、氟哌利多、异丙嗪(非那根)等。手术时间长者要注意局麻药过量的毒性反应。
3.有出血倾向者,全身麻醉行气管内插管时动作要轻柔,以防损伤气道粘膜,引起出血或血肿。
4.严格控制输血和输液速度,等量输血,限制钠和钾的输入。注意纠正低钙;失血过多时,应输入血浆代用品、血浆或新鲜全血;若有代谢性酸中毒,及时输入碳酸氢钠纠正。
5.术中出现低血压时,除补充血容量外,所用血管收缩药应选多巴胺、恢压敏及间羟胺等,避免用强烈收缩肾血管的升压药。
6.注意纠正高血钾、心功能不全、严重贫血、缺氧、CO2蓄积、代谢性酸中毒等以减少心律失常的发生。
7.肾血管吻合完毕,为预防免疫排斥反应,可给甲泼尼龙(甲基强的松龙),氢化可的松。快速输入低分子右旋糖酐、甘露醇或呋噻米(速尿);根据需要用血管扩张药如酚妥拉明、酚苄明等,以利于移植肾的供血和泌尿。
8.患者对疾病的抵抗力差,极易发生感染。因此,必须注意严格无菌技术操作。
9.不宜在动静脉瘘侧肢体测量血压,亦不宜在手术侧的下肢输血。