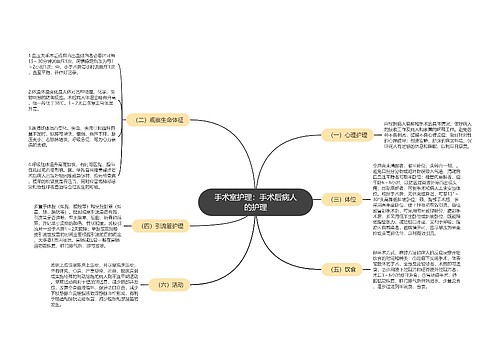
手术室护理:手术前病人的护理思维导图
琴瑟如你
2023-02-17
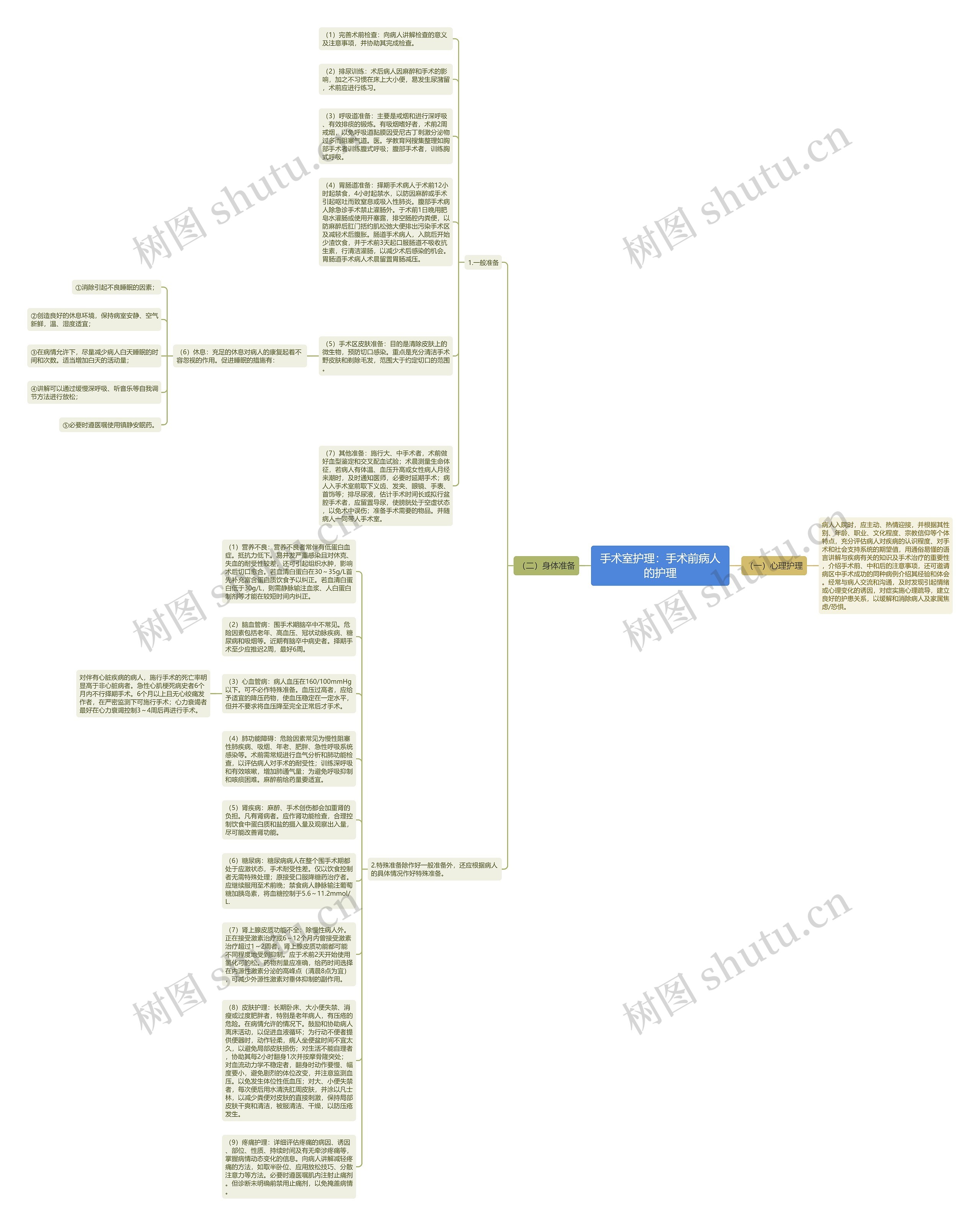
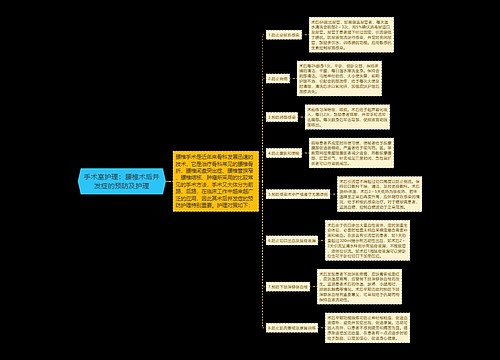
(一)心理护理 病人入院时,应主动、热情迎接,并根据其性别、年龄、职业、文化程度、宗教信仰等个体特点,充分评估病人对疾病的认识程度、对手术和社会支持系统的期望值,用通俗易懂的语言讲解与疾病有关的知识及手术治疗的重要性,介绍手术前、中和后的注意事项,还可邀请病区中手术成功的同种病例介绍其经验和体会。
树图思维导图提供《手术室护理:手术前病人的护理》在线思维导图免费制作,点击“编辑”按钮,可对《手术室护理:手术前病人的护理》进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:28413809396343b23dbbd99794ba5c75
思维导图大纲
相关思维导图模版
904名中国成年人第三磨牙相关知识、态度、行为和病史的横断面调查思维导图
 U633687664
U633687664树图思维导图提供《904名中国成年人第三磨牙相关知识、态度、行为和病史的横断面调查》在线思维导图免费制作,点击“编辑”按钮,可对《904名中国成年人第三磨牙相关知识、态度、行为和病史的横断面调查》进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:10b9a8a2dd2fb4593f8130ef16c320fc
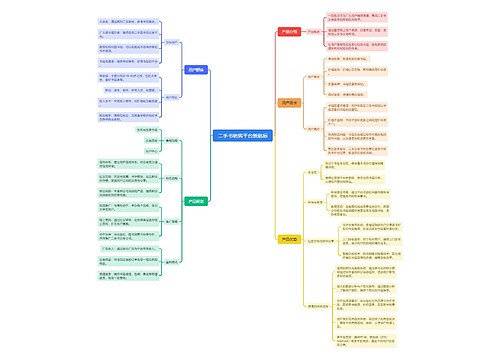
二手书销售平台新航标思维导图
 U482683014
U482683014树图思维导图提供《二手书销售平台新航标》在线思维导图免费制作,点击“编辑”按钮,可对《二手书销售平台新航标》进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:a92403b70afada50cf4fa4f56e0981c9