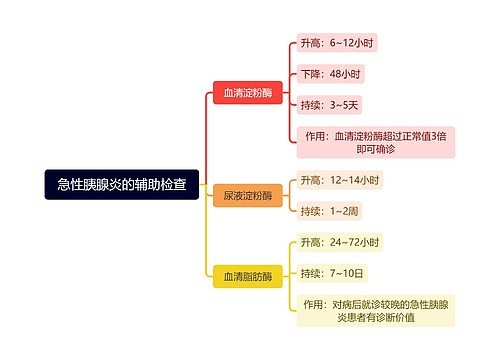
一、依赖垂体ACTH的Cushing病最常见,约占Cushing综合征的70%,多见于成人,女性多于男性,儿童、青少年亦可患病。垂体病变最多见者为ACTH微腺瘤(直径<10mm),约见于80%Cushing病患者。其发病环节,大部分病例在垂体,切除微腺痛可治愈;其余为下丘脑功能失调,切除微腺瘤后仍可复发。ACTH微腺瘤并非完全自主性,仍可被大剂量外源性糖皮质激素抑制,也可受CRH(ACTH释放素)和(或)血管加压素兴奋。约10%患者为ACTH大腺瘤,临床上出现垂体瘤占位的症状及视交叉受压迫的表现,蝶鞍受侵蚀,并可有鞍外伸展;其中一部分为侵袭性,侵犯邻近组织,少数为恶性肿瘤,伴远处转移。少数患者垂体无腺瘤,而呈ACTH细胞增生,可能原因为下丘脑功能紊乱,CRH分泌过多,或是蝶鞍附近神经系统肿瘤或其他部位肿瘤分泌CRH.双侧肾上腺皮质弥漫性增生,主要是产生糖皮质激素的束状带细胞增生肥大,有时分泌雄激素的网状带细胞亦增生。一部分患者呈大结节性增生,结节直径一般在0.4cm以上。此类患者的病程较长,发病年龄较弥漫性增生ACTH,大多数患者约大10岁。一部分患者大剂量地塞米松抑制试验不能得到满意抑制;而对外源性ACTH,大多数患者有反应。有学者认为此型在长期ACTH兴奋下肾上腺皮质由弥散性增生转为大结节性增生,后者逐渐变为自主性,不依赖ACTH。
二、异位ACTH综合征异位ACTH综合征是由于垂体以外的恶性肿瘤产生ACTH,刺激肾上腺皮质增生,分泌过量的皮质类固醇所致。引起异位ACTH综合征的肿瘤,按发病率的顺序为:小细胞性肺癌、支气管类癌、胸腺癌、胰腺癌(胰岛细胞癌、类癌)、嗜铬细胞瘤神经母细胞瘤、神经节细胞瘤、甲状腺髓样癌及其他较少见的肿瘤(如卵巢、睾丸、前列腺、乳腺、甲状腺、肾、胆囊、食管、胃、阑尾、胚管等).临床上可分为二型:①缓慢发展型:肿瘤恶性度较低,如类癌,病史可数年,临床表现及实验室检查类似依赖垂体ACZH的Cushing病;②迅速进展型:肿瘤恶性度高,发展快,临床不出现典型Cushing综合征表现,如前述的重型,血ACTH、血、尿皮质醇升高特别明显。
三、肾上腺皮质腺瘤约占Cushing综合征的15%~20%.多见于成人,男性相对较多见。腺瘤呈圆形或椭圆形,直径大多3~4cm,一般重40g左右,包膜完整,切面呈黄色或褐黄色,含透明细胞和颗粒细胞。起病缓慢,病情中等度,多毛及雄激素增多表现较少。
四、肾上腺皮质癌约占Cushing综合征的5%以下,病情重,进展快。瘤体积大,多在100g以上,直径5-6cm甚至更大,切面常见出血、坏死,有异型腺癌细胞和核分裂,肿瘤浸润可穿过包膜,晚期可转移至淋巴结、肺、肝等处。临床上有重度Cushing综合征表现,伴显著高血压、低血钾,可同时产生雄激素,女性表现为多毛、痤疮、阴蒂肥大;可有腹痛、背痛、侧腹痛,体检有时可触及肿块,左侧者可使肾下移,转移至肝者伴肝大。
五、不依赖ACTH性双侧性肾上腺小结节性增生又称Meador综合征或原发性色素性结节性肾上腺病。患者多儿童或青年,一部分缓和则临床表现同一般Cushing综合征;另一部分为家族性显性遗传,伴面、颈、躯干皮肤及口唇、结膜、巩膜着色斑及蓝痣,还可伴有皮肤、乳房、心房粘液瘤,睾丸肿瘤,垂体生长激素瘤等,称为Carney综合征。患者血中ACTH低或测不到,大剂量地塞米松不能抑制。肾上腺体积正常或轻度增大。含许多结节,小者仅显微镜下可见到,大者直径5mm以上,多为棕色或黑色,少数黄棕色、蓝黑色,结节由大细胞组成,胞浆嗜酸性,含棕色脂褐质,核大,常为多形性,超微结构示细胞类似束状带细胞。结节以外细胞为典型的胞浆明亮的萎缩细胞。
发病机制为:①遗传:连锁分析显示相关基因位于2p16,此基因的功能可能为一原癌基因,某种生长因子或持续激活的生长因子受体或受体后效应器发生突变,也可能为抑瘤基因突变失去功能;②免疫:有报道部分患者血中可检测到兴奋类固醇合成、促肾上腺细胞生长的免疫球蛋白,但未发现有其他自身免疫病存在。
六、不依赖ACTH性双侧肾上腺大结节性增生双侧肾上腺增大,重量由24g到500g或更大,含有多个直径在5mm以上的良性结节,一般为非色素性,少数为色素性。病因尚不明确,垂体CT、MRI无异常发现,有个别病例查到兴奋性G蛋白(Gs)的α亚基因发生兴奋性的体细胞突变;个别病例清晨血浆皮质醇不高,但在进食后增高,认为是由于抑胃肽促进皮质醇分泌;个别病例注射血管加压素后血浆皮质醇增加一倍,已知正常肾上腺皮质细胞上有加压素V1a型受体的表达。