1.治疗目的 治愈溃疡、消灭症状、防止复发。
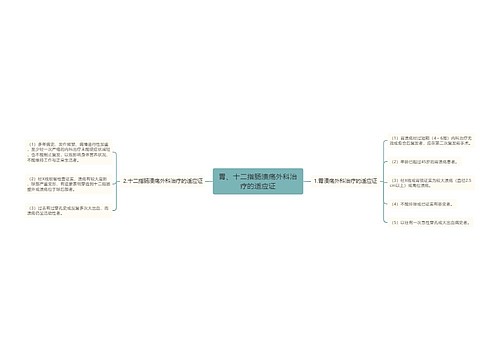
2.主要手术方法
(1)胃大部切除术:这是我国最常用的方法。该方法的切除范围是:胃的远侧2/3~3/4,包括胃体的大部、整个胃窦部、幽门和部分十二指肠球部。吻合口一般要求3cm左右。胃大部切除主要有两类:①毕I式胃大部切除术:该方法在胃大部切除后,将残留胃直接和十二指肠吻合;②毕Ⅱ式胃大部切除术:该方法在胃大部切除后,将残留胃和上端空肠吻合,十二指肠残端缝合。
(2)胃迷走神经切断术:可分为三种类型:迷走神经干切断术,在食管裂孔水平将左、右二支腹腔迷走神经干切断。选择性迷走神经切断术,将胃左迷走神经分出肝支以后、胃右迷走神经分出腹腔支以后加以切断。高选择性迷走神经切断术,仅切断胃近端支配胃体、胃底部壁细胞的迷走神经,而保留胃窦部的迷走神经。
(3)手术方法的选择:胃溃疡多采用胃大部切除术,尤其以毕I式胃大部切除术为首选;十二指肠溃疡多采用毕Ⅱ式胃大部切除术、高选择性迷走神经切断术或选择性迷走神经切断加引流手术。
1)术后胃出血:主要为吻合口出血,若发生于术后24小时内,多系术中止血不确切;若发生于术后4~6天,多由于吻合口黏膜坏死;若发生于术后10~20天,多由缝线处感染,腐蚀血管所致。绝大多数非手术疗法即可止血,保守疗法无效的猛烈大出血需再次手术止血。
2)十二指肠残端破裂:表现酷似溃疡穿孔,需立即手术治疗。
3)胃肠吻合口破裂或瘘:多发生于术后5~7天,吻合口破裂需立即手术修补;外瘘形成应引流、胃肠减压,必要时手术。
4)术后梗阻:①输入段梗阻:又分为急性完全性输入段梗阻,病情严重,属急性闭袢式梗阻,可发生肠段坏死穿孔,需手术治疗慢性不完全性输入段梗阻,症状长期不能自行缓解时,可手术;②吻合口梗阻:包括机械性梗阻,确诊后需手术重做较大的胃空肠吻合口;胃吻合口排空医.学教育网搜集整理障碍,较多见,保守治疗,切忌再次手术;③输出段梗阻:X线钡餐确诊后,如不能自行缓解,应立即手术。
5)倾倒综合征:早期倾倒综合征是由于高渗性食物过快进入空肠,将大量细胞外液吸入到肠腔,使循环血容量骤减所致,表现为心悸、恶心、呕吐、乏力、出汗、腹泻等。低血糖综合征又称晚期倾倒综合征,是由于食物过快进入空肠,血糖一时性增高,致胰岛素分泌增多,而发生反应性低血糖医.学教育网搜集整理所致。2年以上治疗仍未改善症状,应手术治疗。
6)碱性反流性胃炎:临床表现三联征:剑突下持续烧灼痛、胆汁性呕吐、体重减轻。严重时应手术治疗。
7)吻合口溃疡:常于术后2年内发病,症状与原来溃疡相似,疼痛更剧,易出血,宜手术治疗。
8)营养性并发症:①营养不足,体重减轻:应针对病因,调节饮食,进营养食物;②贫血:胃大部切除使壁细胞减少,壁细胞可分泌盐酸和抗贫血因子,胃酸不足可致缺铁性贫血,可给予铁剂治疗;抗贫血因子缺乏可致巨幼红细胞性贫血,可给予维生素B12、叶酸等治疗,严重的可给予输血;③腹泻与脂肪泻:粪便中排出的脂肪超过摄入的7%则称为脂肪泻。可进少渣易消化高蛋白饮食,应用考来烯胺(消胆胺)和抗生素;④骨病:多发生于术后5~10年,女性多见,可分为隐性骨质软化、骨质疏松和混合型,可补充钙和维生素D。
9)残胃癌:指因良性病变施行胃大部切除术至少5年后发生在残胃的原发性癌,需再次手术做根治切除。
(2)迷走神经切断术后并发症:倾倒综合征、溃疡复发、腹泻、消化不良、呕吐胆汁。此外还有:胃潴留,一般不必再次手术,禁食、持续胃肠减压、高渗温盐水洗胃、补钾、肌注新斯的明等一般有效;吞咽困难,一般1~4个月内自行消失,长期不缓解,可手术治疗;胃小弯坏死穿孔,需立即手术修补。