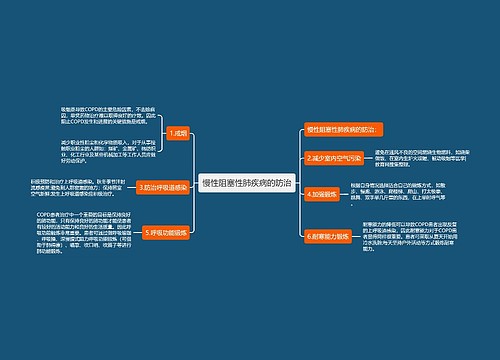
心脏性猝死已成为心脏急症中的一个重要课题。据报道仅在美国每年约有40万~60万人死于心脏性猝死,其中超过80%发生于冠心病患者;80%~90%是由室速或室颤所致。我国每年约有14万人死于心脏性猝死。大多数猝死发生在医院或诊所以外,其中约有1/3的病人死于发病后数分钟至数小时,以致难以运送至医疗单位进行救治。绝大多数心脏性猝死的直接原因是心室颤动,而不是心跳骤停。在发生心室颤动前均有室性心动过速,由于室性心动过速的发作极短暂即转为致命的室颤,因此难以发现。在冠心病患者中20%~25%是以室速或室颤作为冠心病的首次临床表现。大规模临床试验证实,有冠心病或陈旧性心肌梗死、频发室早(10个/h)和左室射血分数降低的患者,两年病死率为30%.多中心研究表明埋藏式心脏复律除颤器(ICD)在防止室性心动过速和(或)心室颤动(VI/VF)所致的猝死中有明显效果。1980年Miroski和Mower首次将ICD应用于临床。经过临床研究ICD识别和转复或除颤临床的室速或室颤能力已得到充分证实。在20世纪90年代早期,几个多中心试验对高危患者的ICD和药物疗法进行了比较。这些前瞻性随机多中心试验清楚地证明,ICD显著地降低有突发性心律失常性死亡危险患者的总病死率和猝死率,并提出ICD应作为恶性心律失常治疗的首选医学教育/网搜集整理。
我国自1996年开始应用经静脉胸前植入ICD系统以来,发展较快,至2000年底,已为208例患者植入了ICD,其中包括双腔ICD.但植入数量与发达国家相比,仍差距较大,随着我国经济的不断发展以及ICD技术的不断推广,ICD治疗在不远的将来将在我国进入快速发展的阶段。
ICD的设计发展经历了3个阶段,第1个阶段的ICD只对室性心律失常作充电-放电除颤反应。第2个阶段的ICD加入了许多项目的程控功能,甚至加上抗心动过缓的支持起搏功能。第3个阶段的ICD又加入了抗心动过速刺激程序。后者对快速型室性心律失常作有层次的治疗,对室性心动过速先行抗心动过速刺激,无效及(或)转为室颤则施以低能量电击,再无效则继之以高能量的急救电击,心率过缓时则施以按需要起搏。此外,ICD还有信息储存功能,可将患者发作室性心律失常情况储存起来供日后分析。另外,双腔ICD(DDD-ICD)也已经在临床上应用。双腔ICD增加了心房电极将更有效地区分室上速和室速,并可在室上速时行抗心动过速起搏治疗,并提供了一个双腔起搏系统。所有这些治疗方式可以通过体外程控加以选择以及设定参数。相当于这3个阶段的产品,有人分别称之为第1、2、3代ICD.
第3代ICD是由脉冲发生器和导线电极两部分组成。导线电极经静脉植入,用右室电极和一个独立的环状电极组成的双极性配置来感知心率。有的经静脉电极有两个除颤电极,电击就在这两个电极间进行。当经静脉电极的除颤阈值过高时可加用皮下片状电极或皮下电极阵列。目前临床应用的ICD无论什么型号均具有识别和处理快速心律失常及心动过缓的功能,均使用经静脉电极,胸壁埋植。
1993年美国FDA正式批准通过了第3代的非开胸ICD系统,1994年以来经静脉单极除颤系统开始在临床应用,目前,ICD的植入手术与心脏起搏器的植入手术相似,所不同的是ICD的植入手术中需诱发室颤来测试除颤阈值。
未来的ICD将朝着多功能方向发展,从目前单一快速室性心律失常治疗向各种心律失常,包括快速室性、房性心律失常、缓慢心律失失常、心功能衰竭等各种治疗发展。这种多功能治疗仪,心内电极线将增至3~4根,成为3腔或4腔ICD.对于心功能衰歇伴室内阻滞患者,可应用双心室3腔ICD即可治疗心律失常,又可双心室同步改善心功能;对于伴有阵发房颤和房内传导延迟需植入ICD患者,可采用双房3腔ICD,除了心室、心房除颤外,还可双房同步起搏预防房颤的发生。此外,这种多功能治疗仪将装有药物释放系统,可预防房性、室性快速心律失常的发生,以及辅助治疗心力衰竭。

 U782682106
U782682106
 U882667602
U882667602