慢性肺源性心脏病的临床表现是什么?思维导图
深知
2023-02-16

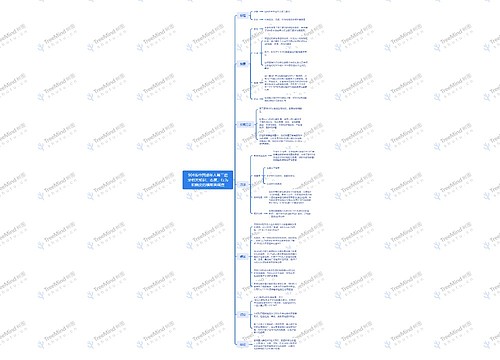
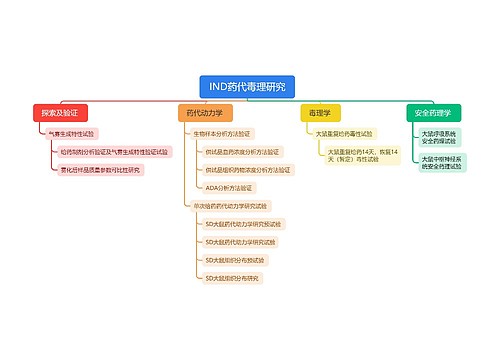
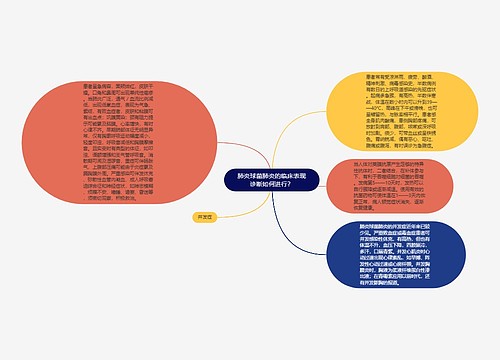
关于“慢性肺源性心脏病的临床表现是什么? ”的问题,相信很多 的考生都在关注,为方便大家了解,在此树图思维导图小编为大家整理如下内容:慢性肺源性心脏病病程进展缓慢,可分为代偿与失代偿二个阶段,但其界限有时并不清楚。功能代偿期功能代偿期(即缓解期)的主要表现是原发病的症状,体检多有肺气肿体征。
树图思维导图提供《慢性肺源性心脏病的临床表现是什么?》在线思维导图免费制作,点击“编辑”按钮,可对《慢性肺源性心脏病的临床表现是什么?》进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:221a24c89ccaa3395ebd32921179ade8
思维导图大纲
相关思维导图模版
一、研究内容思维导图
 U682687144
U682687144树图思维导图提供《一、研究内容》在线思维导图免费制作,点击“编辑”按钮,可对《一、研究内容》进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:4f21797dd3e8b08f1951dfc24e7be94f
904名中国成年人第三磨牙相关知识、态度、行为和病史的横断面调查思维导图
 U633687664
U633687664树图思维导图提供《904名中国成年人第三磨牙相关知识、态度、行为和病史的横断面调查》在线思维导图免费制作,点击“编辑”按钮,可对《904名中国成年人第三磨牙相关知识、态度、行为和病史的横断面调查》进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:10b9a8a2dd2fb4593f8130ef16c320fc