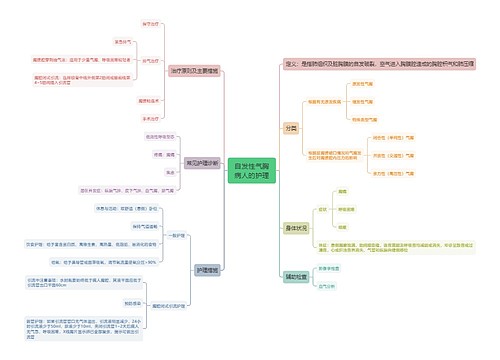
2017中西医执业医师考试知识点之休克的临床分期思维导图
女痞
2023-04-06

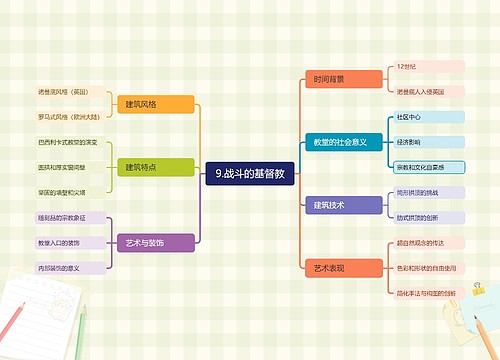
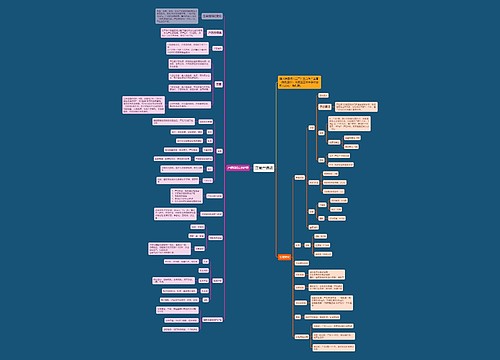
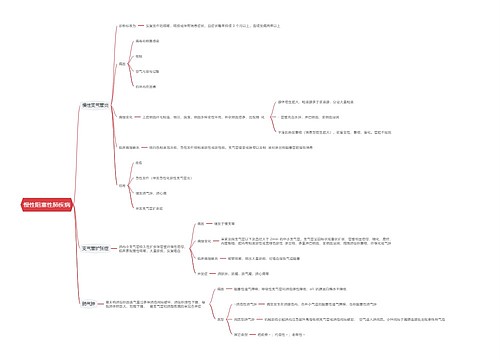
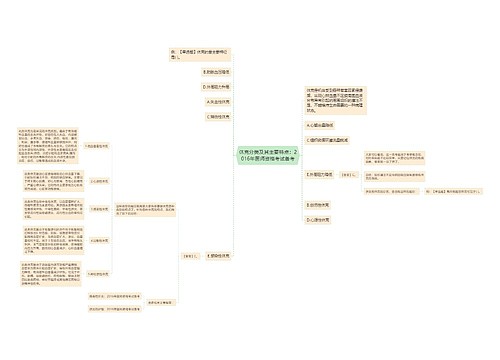
关于中西医执业医师考试知识点之休克的临床分期,休克的临床分期是中西医执业医师考试涉及的知识点,考生们经常容易混淆,普遍反映答题时面对选项颇为模糊纠结,我现在为大家整理一下,帮助大家记忆,下次遇到个知识点时希望大家都能从容选择。
树图思维导图提供《2017中西医执业医师考试知识点之休克的临床分期》在线思维导图免费制作,点击“编辑”按钮,可对《2017中西医执业医师考试知识点之休克的临床分期》进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:834c3de063c00c0f9a1fd1f87342e5bc
思维导图大纲
相关思维导图模版
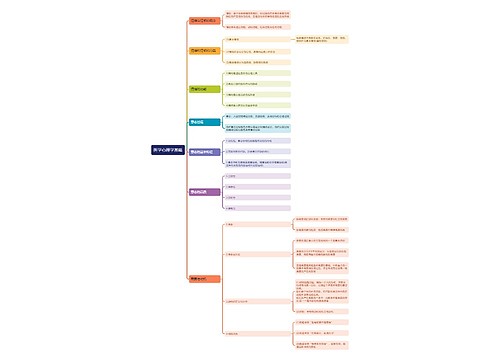
904名中国成年人第三磨牙相关知识、态度、行为和病史的横断面调查思维导图
 U633687664
U633687664树图思维导图提供《904名中国成年人第三磨牙相关知识、态度、行为和病史的横断面调查》在线思维导图免费制作,点击“编辑”按钮,可对《904名中国成年人第三磨牙相关知识、态度、行为和病史的横断面调查》进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:10b9a8a2dd2fb4593f8130ef16c320fc
9.战斗的基督教思维导图
 U582679646
U582679646树图思维导图提供《9.战斗的基督教》在线思维导图免费制作,点击“编辑”按钮,可对《9.战斗的基督教》进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:33d168acd0cd9f767f809c7a5df86e3a